
一、定義
糖尿病:是一組由遺傳和環(huán)境因素相互作用所引起的臨床綜合征,因胰島素分泌不足或和靶組織細胞對胰島素敏感性降低,引起糖、蛋白、脂肪、水和電解質(zhì)等一系列代謝紊亂,臨床以高血糖為主要標(biāo)志,久病可引起多個系統(tǒng)損害,合并多種慢性并發(fā)癥,病情嚴重或應(yīng)激時可發(fā)生急性代謝紊亂如酮癥酸中毒等。
糖尿病前期(糖調(diào)節(jié)受損):IFG/IGT或兩者并存。
糖代謝分類 | 靜脈血漿葡萄糖(mmol/L) | |
空腹血糖(FPG) | 糖負荷后2h血糖(2hPPG) | |
正常血糖(NGR) | <6.1 | <7.8 |
空腹血糖受損(IFG) | 6.1- <7.0 | <7.8 |
糖耐量減低(IGT) | <7.0 | 7.8- <11.1 |
糖尿病(DM) | ≥7.0 | ≥11.1 |
二、成年人血糖異常的高危人群
在成年人(>18歲)中,具有下列任何一個及以上的糖尿病危險因素者:
1、年齡≥40歲。
2、有糖尿病前期(IGT、IFG或兩者并存)史。
3、超重(BMI≥24 kg/m2)或肥胖(BMI≥28 kg/m2)和(或)中心型肥胖(男性腰圍≥90cm,女性腰圍≥85cm)。
4、靜坐生活方式。
5、一級親屬中有2型糖尿病家族史。
6、有妊娠期糖尿病史的婦女。
7、高血壓[收縮壓≥140 mmHg和(或)舒張壓≥90 mmHg],或正在接受降壓治療;心血管疾病(ASCVD)患者。
8、血脂異常[ 高密度脂蛋白膽固醇(HDL-C)≤0.91 mmol/L和(或)甘油三酯(TG)≥2.22 mmol/L],或正在接受調(diào)脂治療。
9、動脈粥樣硬化。
10、有一過性類固醇糖尿病病史者。
11、多囊卵巢綜合征(PCOS)患者或伴有與胰島素抵抗相關(guān)的臨床狀態(tài)(如黑棘皮征等)。
12、長期接受抗精神病藥物和(或)抗抑郁藥物治療和他汀類藥物治療的患者。
三、血糖異常管理重要性
每年大約有6%~10%的IGT轉(zhuǎn)化為糖尿病;而合并IFG和IGT者6年累計糖尿病發(fā)生率高達65%(與基線血糖水平正常者糖尿病發(fā)生率5%相比) 。由于受最初血糖水平、種族和遺傳、環(huán)境因素的影響,代謝綜合征、IFG、IGT向糖尿病的轉(zhuǎn)化率有所不同。血糖水平越高,向糖尿病轉(zhuǎn)化及發(fā)生糖尿病并發(fā)癥的風(fēng)險越大。
四、常見臨床表現(xiàn)
典型癥狀:高血糖所導(dǎo)致的多飲、多食、多尿、體重下降;常無自覺癥狀,體檢時發(fā)現(xiàn)血糖升高。
五、健康干預(yù)重點
1、治療性生活方式改變
★飲食指導(dǎo)三部曲
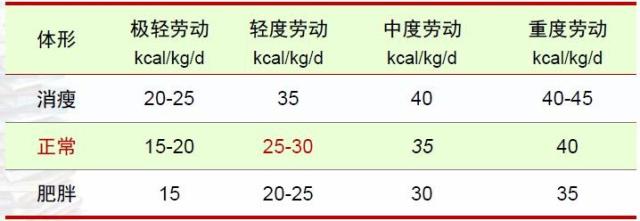
第一步:計算每日飲食總熱量
(1)計算自己的標(biāo)準(zhǔn)體重=身高(cm)-105 消瘦<標(biāo)準(zhǔn)體重20%;肥胖>標(biāo)準(zhǔn)體重20%。
(2)每天需要熱量=理想體重X能量級別 活動量不同,所選擇的能量級別也不同。
第二步:算出每日飲食總熱量
將食物分為谷薯類、蛋白質(zhì)類、蔬果類和油脂類這四大類,每份食物約定熱量為90千卡。同類食物間可互換,非同類食物間不得互換。部分蔬菜、水果可與主食(谷薯類)互換。
(3)每日所需交換份=總熱量÷90
第三步:合理分配一日三餐
適合中國糖尿病患者的飲食營養(yǎng)結(jié)構(gòu)
| 營養(yǎng)要素 | 占比 | 食物的種類 |
| 碳水化合物 | 55-60% | 谷薯類和蔬果類 |
| 蛋白質(zhì) | 15-20% | 肉蛋類、奶、豆類 |
| 脂肪 | <30% | 油脂類 |
備注:具體詳細咨詢健康管理師、營養(yǎng)師
★運動指導(dǎo)
(1)運動量
每周至少150 min(50minX3天或者30minX5天);中等強度的有氧運動(50% ~ 70%最大心率,最大心率=220-年齡,運動時有點用力,心跳和呼吸加快但不急促)。
(2)運動形式
中等強度的運動包括快走、打太極拳、騎車、乒乓球、羽毛球和高爾夫球等;每周最好進行2 次抗阻運動;與身體承受能力相適應(yīng)。運動后有微汗、發(fā)熱感,輕松愉快,稍有乏力,休息后即消失恢復(fù),血糖下降。
(3)運動最佳時間
從第一口飯算起餐后1個小時為最佳運動時間,早餐后運動效果最好,晚餐后運動可消耗多余的能量,避免(注射胰島素后)空腹運動,避免低血糖發(fā)生。
★戒煙限酒
2、自我管理及監(jiān)測
糖尿病前期,建議3個月/6個月復(fù)查空腹血糖、餐后血糖、糖化血紅蛋白。
備注:建議糖尿病高危人群在專業(yè)醫(yī)務(wù)人員指導(dǎo)下執(zhí)行。

北京清華長庚醫(yī)院APP
快速掛號